妊産婦死亡率の推移世界の妊産婦死亡率 / 周産期死亡率
#01 周産期医療
- 妊産婦死亡率の推移
- 世界の妊産婦死亡率 / 周産期死亡率
- 生命の誕生を巡る大切な話
妊産婦死亡率 (人 / 出産10万人あたり)
 161.2
161.2妊産婦死亡総数
161.2 (1950年当時の妊産婦死亡率)
 -0.0
-0.0救われた妊産婦総数
1950年

周産期医療の出発点
1950年代は自宅出産の割合が95.4%と大多数。設備も仕組みもすべてこれから、という時代。日本では多くの妊産婦の命が失われていた。

自宅出産の割合が95.4%

降圧剤の普及と輸血設備の整備
1952年に認可された降圧剤の普及、輸血設備の整備により、妊娠高血圧症や、出血による死亡数が激減していく。

降圧剤認可

世界初の母子健康手帳交付
1966年に交付された母子健康手帳は、世界でも例を見ない斬新な試み。定期的な検診と疾患の早期発見、治療により死亡率はさらに減少。なによりも、お母さんが記録をつけることにより自身と赤ちゃんの健康を気遣い、大切にすることにつながった。

母子健康手帳交付

自宅出産から施設出産へ
自宅出産の割合は3.9%に。日々進歩する医療設備とネットワークにより「安全に子どもを出産できる国」が形になっていく。

自宅出産の割合が3.9%に

日本赤十字の輸血供給体制の確立
献血の制度化と並行し、全国の血液センターは67箇所に。輸血供給体制の確立により、妊産婦の出血によるリスクが低減。現在は、より広域的な需給管理が可能な運営体制が整備されている。

輸血供給体制確立

総合周産期センター整備計画
周産期医療体制の充実・強化を目的に2000年よりスタート。法整備とともに総合周産期母子医療センター、地域周産期母子医療センターなどが各県に1つ以上作られた。

周産期医療体制強化

妊産婦死亡率は40分の1に
およそ半世紀をかけて飛躍的に進歩した日本の周産期医療。より高い水準の安全な医療を推進するために、日本産科婦人科学会や日本産婦人科医会などを中心に2008年「診療ガイドライン」を策定し、普及につとめている。

半世紀にわたる努力と成果
1950年
妊産婦死亡率 (人 / 出産10万人あたり)
 161.2
161.2
妊産婦死亡総数
4,117人
161.2 (1950年当時の妊産婦死亡率)
 -0.0
-0.0
妊産婦死亡総数
0人
周産期医療の出発点
1950年代は自宅出産の割合が95.4%と大多数。設備も仕組みもすべてこれから、という時代。日本では多くの妊産婦の命が失われていた。
1952年
妊産婦死亡率 (人 / 出産10万人あたり)
 154.7
154.7
妊産婦死亡総数
3,417人
161.2 (1950年当時の妊産婦死亡率)
 -6.7
-6.7
妊産婦死亡総数
700人
降圧剤の普及と輸血設備の整備
1952年に認可された降圧剤の普及、輸血設備の整備により、妊娠高血圧症や、出血による死亡数が激減していく。
1966年
妊産婦死亡率 (人 / 出産10万人あたり)
 83.9
83.9
妊産婦死亡総数
1,266人
161.2 (1950年当時の妊産婦死亡率)
 -77.3
-77.3
妊産婦死亡総数
2,851人
世界初の母子健康手帳交付
1966年に交付された母子健康手帳は、世界でも例を見ない斬新な試み。定期的な検診と疾患の早期発見、治療により死亡率はさらに減少。なによりも、お母さんが記録をつけることにより自身と赤ちゃんの健康を気遣い、大切にすることにつながった。
1970年
妊産婦死亡率 (人 / 出産10万人あたり)
 48.7
48.7
妊産婦死亡総数
1,008人
161.2 (1950年当時の妊産婦死亡率)
 -112.5
-112.5
妊産婦死亡総数
3,109人
自宅出産から施設出産へ
自宅出産の割合は3.9%に。日々進歩する医療設備とネットワークにより「安全に子どもを出産できる国」が形になっていく。
1990年
妊産婦死亡率 (人 / 出産10万人あたり)
 8.2
8.2
妊産婦死亡総数
105人
161.2 (1950年当時の妊産婦死亡率)
 -141.7
-141.7
妊産婦死亡総数
4,012人
日本赤十字の輸血供給体制の確立
献血の制度化と並行し、全国の血液センターは67箇所に。輸血供給体制の確立により、妊産婦の出血によるリスクが低減。現在は、より広域的な需給管理が可能な運営体制が整備されている。
2000年
妊産婦死亡率 (人 / 出産10万人あたり)
 6.3
6.3
妊産婦死亡総数
78人
161.2 (1950年当時の妊産婦死亡率)
 -154.9
-154.9
妊産婦死亡総数
4,039人
総合周産期センター整備計画
周産期医療体制の充実・強化を目的に2000年よりスタート。法整備とともに総合周産期母子医療センター、地域周産期母子医療センターなどが各県に1つ以上作られた。
2013年
妊産婦死亡率 (人 / 出産10万人あたり)
 4.0
4.0
妊産婦死亡総数
42人
161.2 (1950年当時の妊産婦死亡率)
 -157.2
-157.2
妊産婦死亡総数
4,075人
妊産婦死亡率は40分の1に
およそ半世紀をかけて飛躍的に進歩した日本の周産期医療。より高い水準の安全な医療を推進するために、日本産科婦人科学会や日本産婦人科医会などを中心に2008年「診療ガイドライン」を策定し、普及につとめている。
- 妊産婦死亡率
人 / 出産10万人あたり
- 周産期死亡率
人 / 出産1,000人あたり
- 1950年
- 1960年
- 1970年
- 1980年
- 1990年
- 2000年
- 2010年
- 2020年
- 161.2
- 117.5
- 47.7
- 19.5
- 8.2
- 6.3
- 4.1
- (46.6)
- (41.4)
- (21.7)
- 20.2 (11.7)
- 11.1 (5.7)
- 5.8 (3.8)
- 4.2 (2.9)
- 5,000
- 4,500
- 4,000
- 3,500
- 3,000
- 2,500
- 2,000
- 1,500
- 1,000
- 500
- 0
- 100,000
- 90,000
- 80,000
- 70,000
- 60,000
- 50,000
- 40,000
- 30,000
- 20,000
- 10,000
- 0
- 200
- 180
- 160
- 140
- 120
- 100
- 80
- 60
- 40
- 20
- 0
- 50
- 45
- 40
- 35
- 30
- 25
- 20
- 15
- 10
- 5
- 0
- 1950
- 1952
- 1966
- 1970
- 1990
- 2000
- 2013
- 20xx
- 1990
- 2000
- 2013
- 20xx
周産期医療の出発点
1950年代は自宅出産の割合が95.4%と大多数。設備も仕組みもすべてこれから、という時代。日本では多くの妊産婦の命が失われていた。
降圧剤の普及と輸血設備の整備
1952年に認可された降圧剤の普及、輸血設備の整備により、妊娠高血圧症や、出血による死亡数が激減していく。
世界初の母子健康手帳交付
1966年に交付された母子健康手帳は、世界でも例を見ない斬新な試み。定期的な検診と疾患の早期発見、治療により死亡率はさらに減少。なによりも、お母さんが記録をつけることにより自身と赤ちゃんの健康を気遣い、大切にすることにつながった。
自宅出産から施設出産へ
自宅出産の割合は3.9%に。日々進歩する医療設備とネットワークにより「安全に子どもを出産できる国」
日本赤十字の輸血供給体制の確立
献血の制度化と並行し、全国の血液センターは67箇所に。輸血供給体制の確立により、妊産婦の出血によるリスクが低減。現在は、より広域的な需給管理が可能な運営体制が整備されている。
総合周産期センター整備計画
周産期医療体制の充実・強化を目的に2000年よりスタート。法整備とともに総合周産期母子医療センター、地域周産期母子医療センターなどが各県に1つ以上作られた。
妊産婦死亡率は40分の1に
およそ半世紀をかけて飛躍的に進歩した日本の周産期医療。より高い水準の安全な医療を推進するために、日本産科婦人科学会や日本産婦人科医会などを中心に2008年「診療ガイドライン」を策定し、普及につとめている。
周産期の未来
妊産婦死亡の最大の直接死因は出血、産科的肺塞栓、妊娠高血圧症候群の3つ。また間接死因は脳出血と心不全の2つ。これらをいち早く診断して治療するためには、妊婦の搬送体制・救急体制・輸血搬送の整備を行い、早期診断、早期治療、早期搬送を実現することに尽きる。
日本赤十字の輸血供給体制の確立
献血の制度化と並行し、全国の血液センターは67箇所に。輸血供給体制の確立により、妊産婦の出血によるリスクが低減。現在は、より広域的な需給管理が可能な運営体制が整備されている。
総合周産期センター整備計画
周産期医療体制の充実・強化を目的に2000年よりスタート。法整備とともに総合周産期母子医療センター、地域周産期母子医療センターなどが各県に1つ以上作られた。
妊産婦死亡率は40分の1に
およそ半世紀をかけて飛躍的に進歩した日本の周産期医療。より高い水準の安全な医療を推進するために、日本産科婦人科学会や日本産婦人科医会などを中心に2008年「診療ガイドライン」を策定し、普及につとめている。
周産期の未来
妊産婦死亡の最大の直接死因は出血、産科的肺塞栓、妊娠高血圧症候群の3つ。また間接死因は脳出血と心不全の2つ。これらをいち早く診断して治療するためには、妊婦の搬送体制・救急体制・輸血搬送の整備を行い、早期診断、早期治療、早期搬送を実現することに尽きる。
妊産婦死亡率
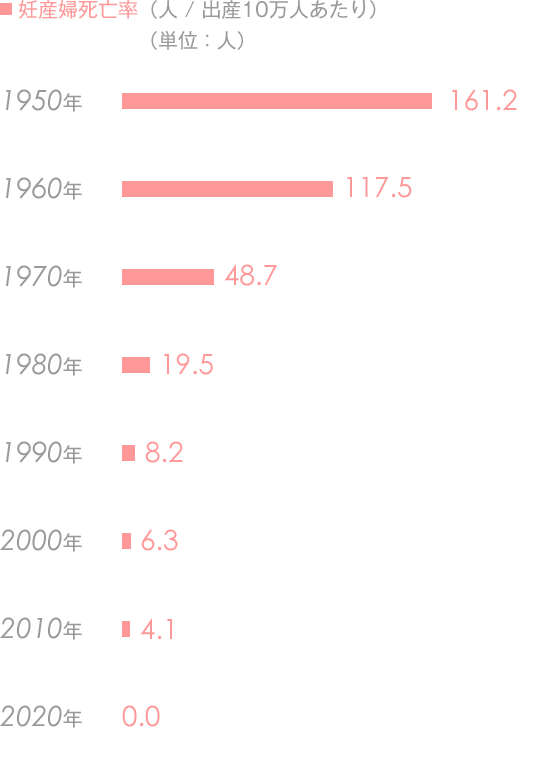
周産期死亡率
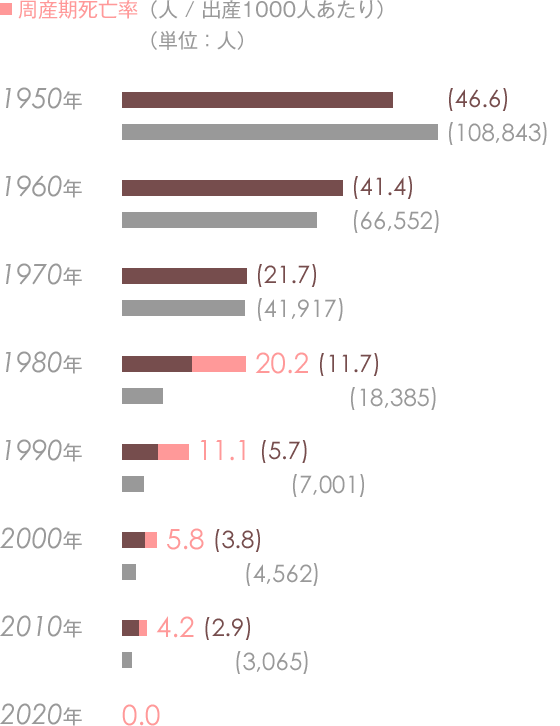
1978年までの周産期死亡率は、妊娠満28週以後の死産に早期新生児死亡を加えた値で算出していた。
これに対し、1979年以降の周産期死亡率は、妊娠満22週以後の死産に早期新生児死亡を加えた値に変更となった。
この見直しの主な理由として、1978年以前は早産など低体重で誕生した胎児の生命を救うことは難しく、そのため満27週6日以前の死亡は周産期死亡の範囲から除外して計算されていた。
周産期施設やネットワークの整備、医療技術の進歩、そして何よりも多くの産婦人科医の努力により、今日ではわずか体重500gで誕生した胎児の命も救われるようになり、結果として周産期死亡に定義される妊娠期間も延長された。
1978年以前の形式で2013年における周産期死亡率を算出すると、結果はわずか2.6となり、これは奇形や染色体異常などの先天的な事例を除いた、ほとんどの赤ちゃんの命が救われていることを表している。
- 1950
- 1952
- 1966
- 1970
- 1990
- 2000
- 2013
- 20xx
周産期医療の出発点
1950年代は自宅出産の割合が95.4%と大多数。設備も仕組みもすべてこれから、という時代。日本では多くの妊産婦の命が失われていた。
降圧剤の普及と輸血設備の整備
1952年に認可された降圧剤の普及、輸血設備の整備により、妊娠高血圧症や、出血による死亡数が激減していく。
世界初の母子健康手帳交付
1966年に交付された母子健康手帳は、世界でも例を見ない斬新な試み。定期的な検診と疾患の早期発見、治療により死亡率はさらに減少。なによりも、お母さんが記録をつけることにより自身と赤ちゃんの健康を気遣い、大切にすることにつながった。
自宅出産から施設出産へ
自宅出産の割合は3.9%に。日々進歩する医療設備とネットワークにより「安全に子どもを出産できる国」
日本赤十字の輸血供給体制の確立
献血の制度化と並行し、全国の血液センターは67箇所に。輸血供給体制の確立により、妊産婦の出血によるリスクが低減。現在は、より広域的な需給管理が可能な運営体制が整備されている。
総合周産期センター整備計画
周産期医療体制の充実・強化を目的に2000年よりスタート。法整備とともに総合周産期母子医療センター、地域周産期母子医療センターなどが各県に1つ以上作られた。
妊産婦死亡率は40分の1に
およそ半世紀をかけて飛躍的に進歩した日本の周産期医療。より高い水準の安全な医療を推進するために、日本産科婦人科学会や日本産婦人科医会などを中心に2008年「診療ガイドライン」を策定し、普及につとめている。
周産期の未来
妊産婦死亡の最大の直接死因は出血、産科的肺塞栓、妊娠高血圧症候群の3つ。また間接死因は脳出血と心不全の2つ。これらをいち早く診断して治療するためには、妊婦の搬送体制・救急体制・輸血搬送の整備を行い、早期診断、早期治療、早期搬送を実現することに尽きる。
- KENYA
- ANGOLA
- SOUTH AFRICA
- RUSSIA
- SWEDEN
- UK
- UKRAINE
- FRANCE
- KOREA
- CHINA
- INDIA
- CANADA
- USA
- COLOMBIA
- BRAZIL
- CHILE
AFRICA (妊産婦死亡率)


世界で突出して高い数値の国々が集まるアフリカ大陸。人、設備、物資、資金すべてが不足している国が多く、死亡率は日本の20~30倍も珍しくない。文字通り出産は命がけで、母子ともに日々多くの命が危機にさらされている。
EUROPE (妊産婦死亡率)


先進国の割合が高く、大陸としての平均的数値は最も低い。また、人口の少ない国が多く数値が上下しやすいことも特徴。多くの国が日本の2倍以上の数値だが、スウェーデンなど一部の国は日本とほぼ同等に低い。
ASIA (妊産婦死亡率)


日本、韓国を始めとした先進国と比べ、南アジアの一部の国の状況はアフリカの国々のそれに近い。インドネシアは220、インドは200、ラオスにいたっては470と、同じ大陸で大きな格差が存在する。
NORTHERN AMERICA (妊産婦死亡率)


アメリカ大陸は、北米と中南米で死亡率に極端な違いがあることが特徴。北米はアメリカ、カナダという2つの先進国に占められるが、広大な国土などの影響もあり日本よりも高い死亡率となっている。
LATIN AMERICA (妊産婦死亡率)


中南米は北米と比較すると倍以上の死亡率の国が珍しくない。医療設備はもちろん、衛生環境や安全な出産に必要なインフラが未整備である国も多く、妊産婦死亡率が日本の十倍以上の国もある。
JAPAN (妊産婦死亡率)

AFRICA (周産期死亡率)


世界で突出して高い数値の国々が集まるアフリカ大陸。人、設備、物資、資金すべてが不足している国が多く、死亡率は日本の20~30倍も珍しくない。文字通り出産は命がけで、母子ともに日々多くの命が危機にさらされている。
EUROPE (周産期死亡率)


先進国の割合が高く、大陸としての平均的数値は最も低い。また、人口の少ない国が多く数値が上下しやすいことも特徴。多くの国が日本の2倍以上の数値だが、スウェーデンなど一部の国は日本とほぼ同等に低い。
ASIA (周産期死亡率)


日本、韓国を始めとした先進国と比べ、南アジアの一部の国の状況はアフリカの国々のそれに近い。インドネシア、フィリピンは21、インドは64、カンボジアにいたっては79と、同じ大陸で大きな格差が存在する。
NORTHERN AMERICA (周産期死亡率)


アメリカ大陸は、北米と中南米で死亡率に極端な違いがあることが特徴。北米はアメリカ、カナダという2つの先進国に占められるが、広大な国土などの影響もあり日本よりも高い死亡率となっている。
LATIN AMERICA (周産期死亡率)


中南米は北米と比較すると倍以上の死亡率の国が珍しくない。医療設備はもちろん、衛生環境や安全な出産に必要なインフラが未整備である国も多く、妊産婦死亡率が日本の十倍以上の国もある。
JAPAN (周産期死亡率)

世界の妊産婦死亡率 / 周産期死亡率
妊産婦死亡率
(人 / 出生10万人あたり)
JAPAN (人 / 出産10万人あたり)
 5
5
AFRICA
 Av.426
Av.426
- ANGOLA450
- KENYA360
- SOUTH AFRICA300
世界で突出して高い数値の国々が集まるアフリカ大陸。人、設備、物資、資金すべてが不足している国が多く、死亡率は日本の20~30倍も珍しくない。文字通り出産は命がけで、母子ともに日々多くの命が危機にさらされている。
EUROPE
 Av.13
Av.13
- SWEDEN4
- UK12
- FRANCE8
- UKRAINE32
- RUSSIA34
先進国の割合が高く、大陸としての平均的数値は最も低い。また、人口の少ない国が多く数値が上下しやすいことも特徴。多くの国が日本の2倍以上の数値だが、スウェーデンなど一部の国は日本とほぼ同等に低い。
ASIA
 Av.125
Av.125
- KOREA16
- CHINA37
- INDIA200
日本、韓国を始めとした先進国と比べ、南アジアの一部の国の状況はアフリカの国々のそれに近い。インドネシアは220、インドは200、ラオスにいたっては470と、同じ大陸で大きな格差が存在する。
NORTHERN AMERICA
 Av.13
Av.13
- USA21
- CANADA12
アメリカ大陸は、北米と中南米で死亡率に極端な違いがあることが特徴。北米はアメリカ、カナダという2つの先進国に占められるが、広大な国土などの影響もあり日本よりも高い死亡率となっている。
LATIN AMERICA
 Av.13
Av.13
- COLOMBIA92
- BRAZIL56
- CHILE25
中南米は北米と比較すると倍以上の死亡率の国が珍しくない。医療設備はもちろん、衛生環境や安全な出産に必要なインフラが未整備である国も多く、妊産婦死亡率が日本の十倍以上の国もある。
周産期死亡率
(人 / 出生1,000人あたり)
JAPAN (人 / 出産1,000人あたり)
 3
3
AFRICA
 Av.56
Av.56
- ANGOLA87
- KENYA43
- SOUTH AFRICA28
世界で突出して高い数値の国々が集まるアフリカ大陸。人、設備、物資、資金すべてが不足している国が多く、死亡率は日本の20~30倍も珍しくない。文字通り出産は命がけで、母子ともに日々多くの命が危機にさらされている。
EUROPE
 Av.8
Av.8
- SWEDEN5
- UK8
- FRANCE7
- UKRINE14
- RUSSIA12
先進国の割合が高く、大陸としての平均的数値は最も低い。また、人口の少ない国が多く数値が上下しやすいことも特徴。多くの国が日本の2倍以上の数値だが、スウェーデンなど一部の国は日本とほぼ同等に低い。
ASIA
 Av.47
Av.47
- KOREA5
- CHINA31
- INDIA64
日本、韓国を始めとした先進国と比べ、南アジアの一部の国の状況はアフリカの国々のそれに近い。インドネシア、フィリピンは21、インドは64、カンボジアにいたっては79と、同じ大陸で大きな格差が存在する。
NORTHERN AMERICA
 Av.7
Av.7
- USA7
- CANADA6
アメリカ大陸は、北米と中南米で死亡率に極端な違いがあることが特徴。北米はアメリカ、カナダという2つの先進国に占められるが、広大な国土などの影響もあり日本よりも高い死亡率となっている。
LATIN AMERICA
 Av.19
Av.19
- COLOMBIA18
- BRAZIL17
- CHILE10
中南米は北米と比較すると倍以上の死亡率の国が珍しくない。医療設備はもちろん、衛生環境や安全な出産に必要なインフラが未整備である国も多く、妊産婦死亡率が日本の十倍以上の国もある。
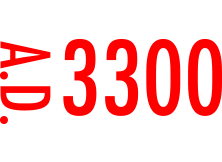
未来の話
現在の出生率が続いた場合、西暦3300年には日本人の人口は0人になるという試算がある。少子化問題を抱える日本にとって女性が何歳になっても安心して出産・子育てできる環境を整えることは最重要課題といえる。

死因No.1
世界における病名別の死因トップは出産とHIV。死亡率が劇的に低下したとはいえ、出産は常に大きなリスクを伴っている。周産期医療のトップランナーとして、日本の世界への貢献度は大きい。
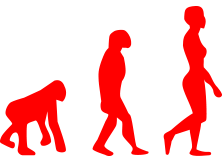
進化とリスク
人類が二足歩行し、手を使うようになるとヒトの脳は大きくなり、女性の骨盤は後方に突出し、産道は湾曲したものになった。そのため人類の出産は四足歩行の動物と比べ、分娩時間が長く、より難産な状態と言える。人類の進化が、子孫を残すための出産リスクを上げることになったという皮肉がある。より進化した脳をもつ人類の対応に今後期待したい。

子宮生活
ほ乳類の妊娠期間は、身体の大きさに応じて長くなる傾向がある。10ヶ月で誕生するヒトに対して、キリンは15ヶ月、象はなんと21ヶ月もの間妊娠している。中には約2ヶ月半で超未熟児を出産するパンダという例外も。

「元気」の理由
日本は世界でもっとも早産(22週以降~36週以下で生まれること)が少ない国。妊婦健診システムや緊急搬送システムのみならず医療環境整備や母子保健・福祉体制の整備など総合的な対応の結果に他ならない。早産が少ない=日本で生まれた子供は大きく元気である率が高い。

「0」という目標
妊産婦死亡の最大直接死因は、出血、産科的肺塞栓、妊娠高血圧症候群の3つ。間接死因は脳出血や心不全など。これらの診断と治療を少しでも早く行うことが、妊産婦死亡率0の未来を目指すために必要なこと。また、妊産婦死亡に含まれないものとして交通事故や自殺などがある。これらの対応も極めて重要。